「骨粗しょう症」って何?
正常な骨と骨粗しょう症の骨
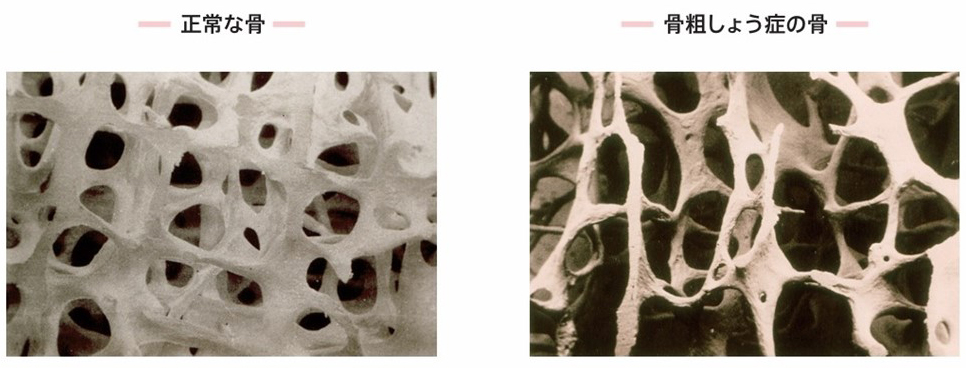
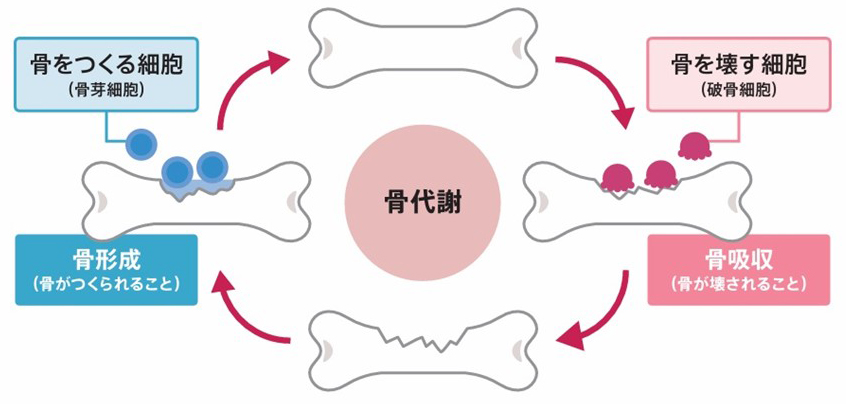
皮膚が新しくつくり変えられるのと同じように、骨も新陳代謝が繰り返されています。
この新陳代謝は、骨を壊すはたらきをする「破骨細胞」によって古い骨が壊される(骨吸収)一方で、骨をつくるはたらきをする「骨芽細胞」により新しい骨がつくられる(骨形成)変化で、骨代謝と呼ばれます。
骨代謝のイメージ
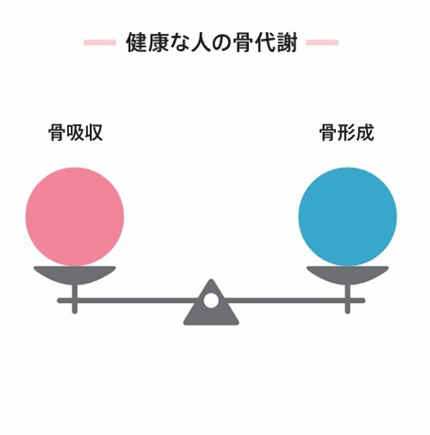
健康な成人の骨では、骨代謝によって骨が壊された後に、壊されたのと同じだけの新しい骨がつくられます。
つまり、骨の吸収と形成のバランスがちょうどよく保たれているのです。
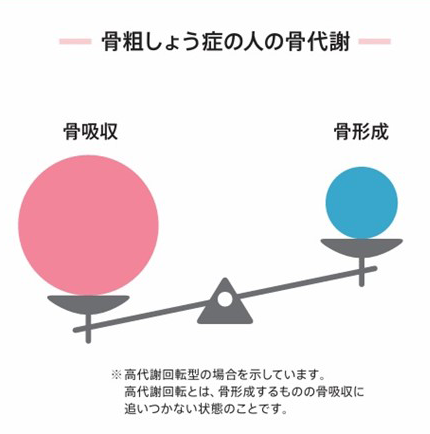
骨粗しょう症では、骨吸収が骨形成を上回り、骨がもろくなります。その結果、骨折しやすくなるのです。
骨吸収と骨形成のバランス
「骨粗しょう症」には大きく分けて2種類ある
①原発性骨粗しょう症
- 閉経後骨粗しょう症
- 女性ホルモン(エストロゲン)の減少が骨量減少の主な原因です。最も多い骨粗しょう症です。
ここではまず「原発性骨粗しょう症」≒「閉経後骨粗しょう症」について検査や治療を中心に説明します。 - 骨粗しょう症が閉経後の女性に多い病気である理由の一つに、エストロゲン分泌の急激な低下が考えられます。
骨の新陳代謝とエストロゲン
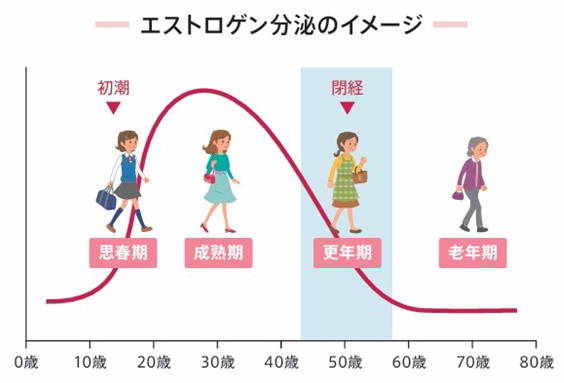
エストロゲンは女性ホルモンの一つで、破骨細胞がはたらきすぎることを抑え、骨代謝のバランスを保ちます。若いときにはエストロゲンは卵巣でたくさんつくられるので、丈夫な骨が保たれますが、閉経するとエストロゲンの分泌はほんのわずかになってしまい、骨代謝のバランスが崩れ、骨がもろくなってしまいます。骨粗しょう症が閉経後の女性に多い病気である理由は、このようなエストロゲン分泌の急激な低下が原因と考えられます。
②続発性骨粗しょう症
- ◆ 関節リウマチなどの病気から引き起こされる骨粗しょう症
- ◆ 薬剤(主にステロイド)で引き起こされる骨粗しょう症
があります。関節リウマチ患者さんの「続発性骨粗しょう症」に対する治療は「閉経後骨粗しょう症」とは一部異なる部分があります。
関節リウマチの治療を継続中の患者さんはその違いを受診時に説明させていただきます。
「骨粗しょう症」になると何が困るの?
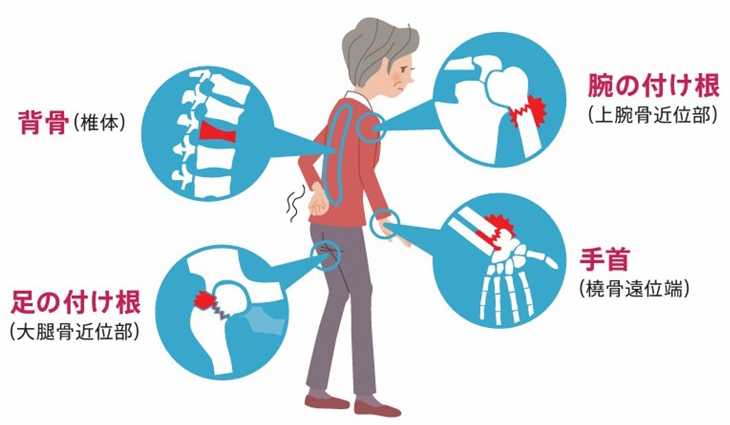
骨粗しょう症では骨の強度が低下しているため、ちょっとした転倒やくしゃみなどでも骨折を起こしてしまいます。
骨粗しょう症により骨折しやすい主な部位は、背骨(椎体)、脚の付け根(大腿骨近位部)、手首(橈骨遠位端)、腕の付け根(上腕骨近位部)です。
骨粗しょう症により骨折しやすい主な部位
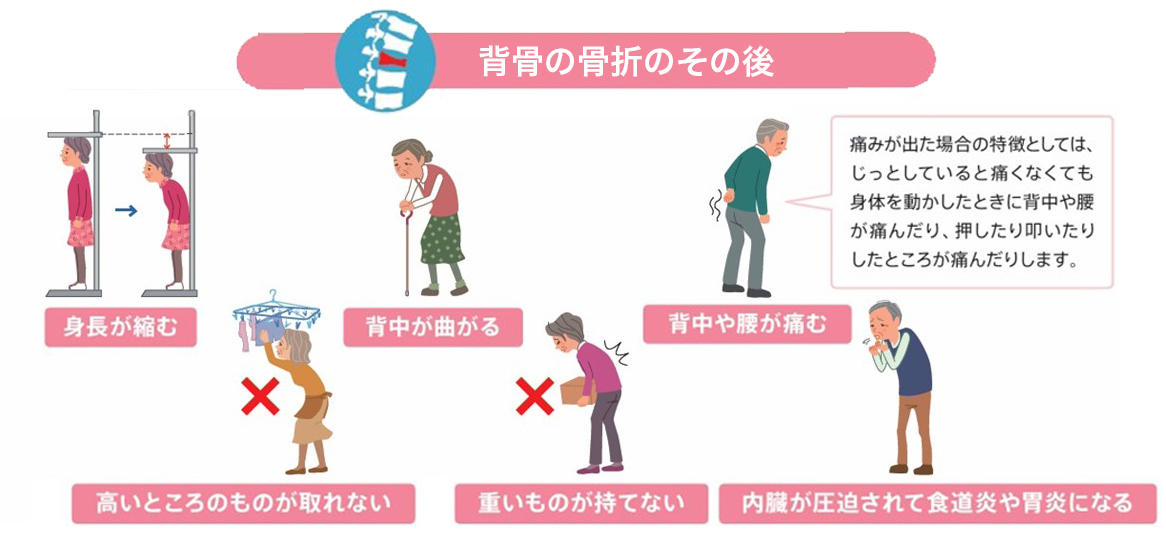
背骨を骨折すると、身長が縮んだり、背中が曲がったりして、容姿が変わります。
また、高いところのものが取れなくなる、重いものが持てないなど生活が不自由になり、さらにひどくなると、内臓が圧迫されて食道炎や胃炎になることもあります。



脚の付け根の骨折後、歩行機能が元の状態に回復した患者さんは40%未満にとどまることが示されています。
自分一人では生活ができず、介護が必要(要介護)になることもあります。
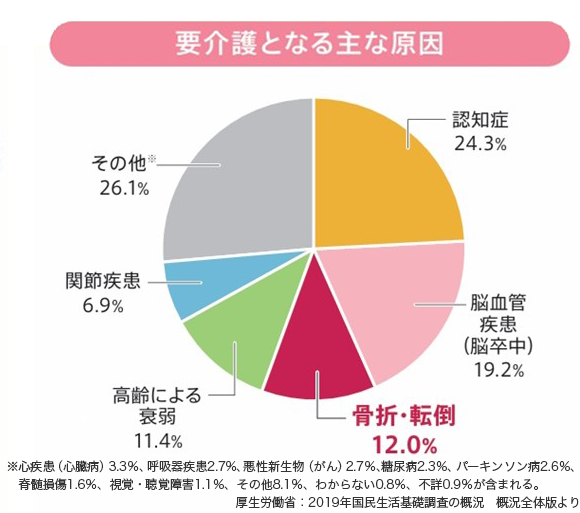
実際に要介護となる原因を調査したところ、骨折・転倒は主な原因の第3位となっています。

「骨粗しょう症」になると、どんな症状が出てくるのでしょうか?実は最初は何も症状がないのです。「最近毎年、背が縮んでいるかなぁ…。」と感じているなら、すでに要注意です。家の中でつまずいて軽く尻もちを着いた程度なのに背中や腰の強い痛みが急に出た時には、背骨に圧迫骨折が起きているかもしれません。さらに屋外の階段で滑って転び、脚の付け根の骨折(大腿骨近位部骨折)になると入院手術が必要になります。
高齢化社会が進み、生活に介護が必要な方が増えています。その原因は「関節疾患」と「骨折・転倒」をまとめると18.9%となり「脳卒中」の19.2%とほぼ同じになります。たとえば、血圧や血糖、コレステロールが高い方は症状がなくても、心臓病や脳卒中、腎臓病を予防するために内科の先生からお薬の治療を受けています。「骨粗しょう症」も症状がない時期から、早期診断をしっかり受けて治療を始めることが重要です。
「骨粗しょう症」を早く診断するには?
「骨密度」は骨の強さをはかる最も簡単な検査なのですが、重要な点は「骨密度」を計測する部位(どの骨で計るのか?)とその方法です。まず将来、骨折が起こりやすい骨、その骨折によって重い障害を受ける危険性のある部位で計測するべきでしょう。すなわち背骨である「腰椎」と脚の付け根である「大腿骨近位部」が最適です。また方法には3種類の方法がありますが、早期の診断と治療効果の判定にはDXA(デキサ)法が正確で再現性があり、現在広く推奨されています。
骨粗しょう症の診断は、X線検査(レントゲン検査)による骨折の有無の確認と骨密度の測定などにより行われます。
骨の状態を評価する検査

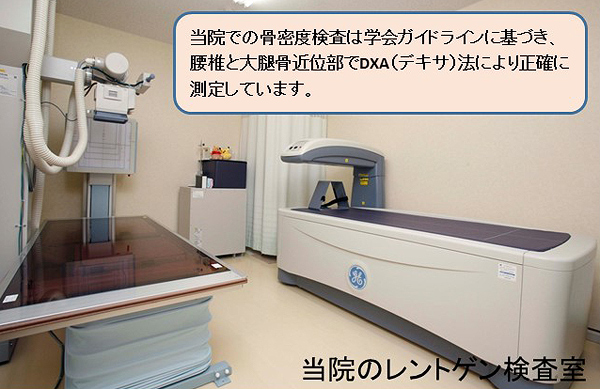
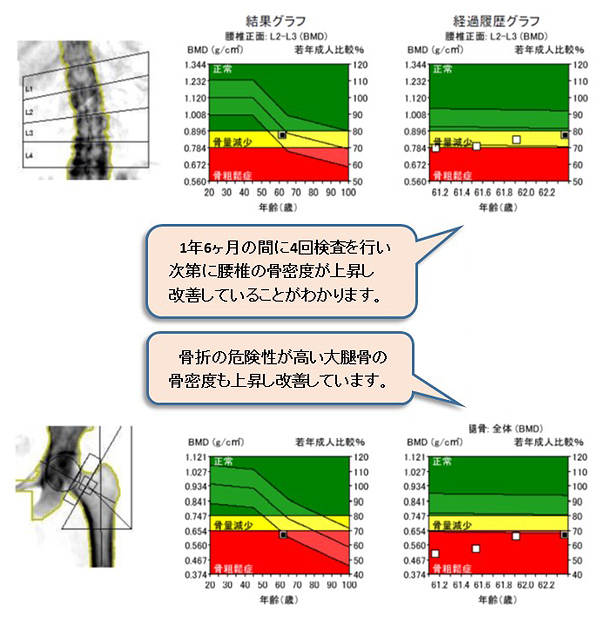
当院では、腰椎と大腿骨近位部をDXA(デキサ)法で計測する骨密度測定装置GE社製PRODIGY-Primo-Cを設置しています。検査結果は当日に確認し前回までの結果を重ねてグラフで比較することができます。上の検査結果は、初診時には大腿骨の骨密度が健常若年者の55%程度しかなく、骨折の危険性が非常に高かった患者さんが、当院でテリパラチド(注射の治療薬)を1年6ヶ月継続し約70%まで改善した例です。右側のグラフで4回計測した腰椎と大腿骨の骨密度が、1年6ヶ月で右肩上がりに改善していることがわかります。
痛みなどの症状はないものの骨密度が低く治療が必要と診断された患者さんでも、正確な骨密度検査の変化を確認しながら治療を続けることができます。「骨密度」が年齢に比較して低い場合には、その原因が「骨吸収」が強すぎるためなのか?「骨形成」が弱すぎるためなのか?を血液検査で調べて治療薬選択の参考にします。
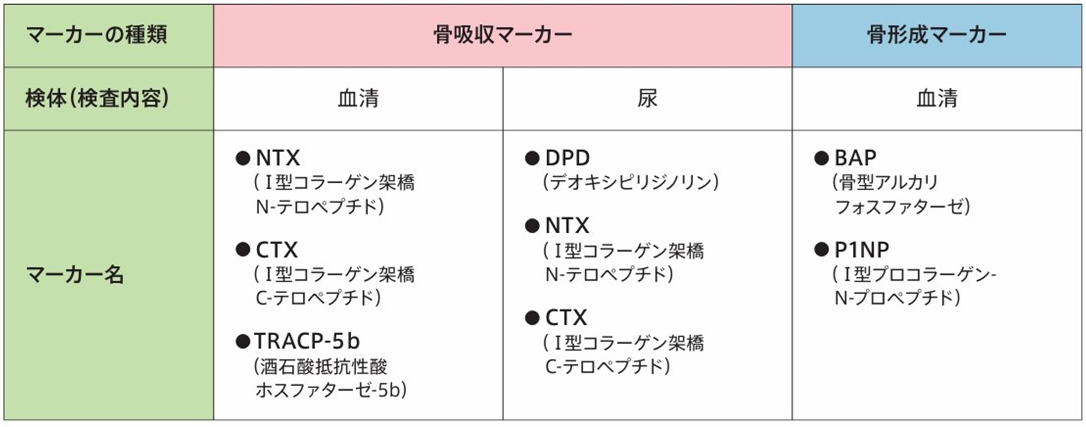
骨粗しょう症の診断時や治療を行う際には、その効果判定や薬物選択のために、骨密度とともに、骨代謝マーカーを測定することがあります。骨代謝マーカーは骨がどのくらい壊されているか、どのくらいつくられているか、その状態をみることができます。
骨代謝マーカー
「骨粗しょう症」の治療はいつから始めるの?
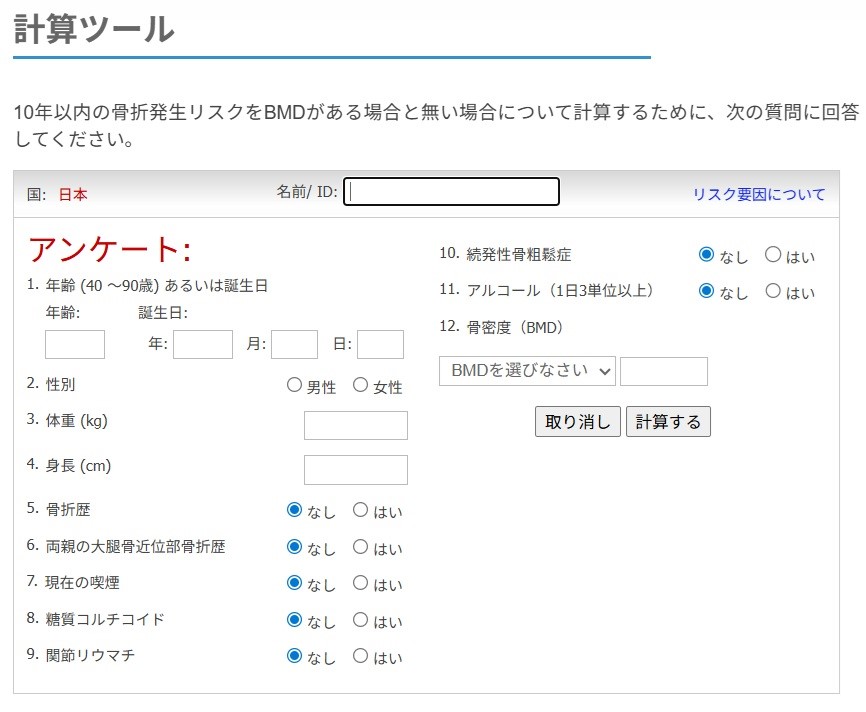
FRAX®とは40歳以上の成人が今後10年以内に骨折する可能性を自動的に計算するツールです。
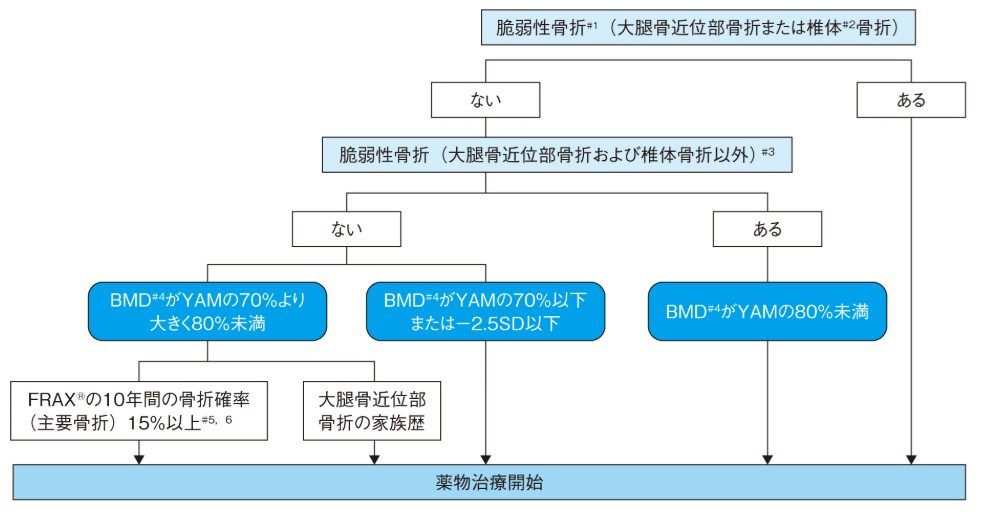
治療をどの時期から始めるべきか、日本骨粗鬆学会が提唱する「骨粗鬆症の予防と治療ガイドライン」に解説されています。
簡単にまとめると、以下の4項目のうち1つでも該当する場合にはお薬による治療を早く開始する必要があります。
- ◆ 背骨のレントゲン検査で圧迫骨折(痛みのないこともよくあります)がある。
- ◆ 過去に軽い転倒だけで簡単に手や脚、背骨の骨折(脆弱性骨折)をしたことがある。
- ◆ 骨密度(BMD)検査の結果、若年者との比較(YAM)で70%未満である。
- ◆ 若年者との比較(YAM)が70%以上でもFRAX®で骨折可能性が15%以上の場合。
「骨粗しょう症」のお薬にはどんな種類があるの?
骨粗しょう症ではお薬による治療も行われます。お薬は、骨をつくる薬、骨が壊れるのを防ぐ薬、骨をつくりながら壊れるのを防ぐ薬の大きく3つに分類されます。
骨粗しょう症の治療で用いられるお薬
薬剤により、用法及び用量が異なります。医師または薬剤師の指示に従い使用してください。
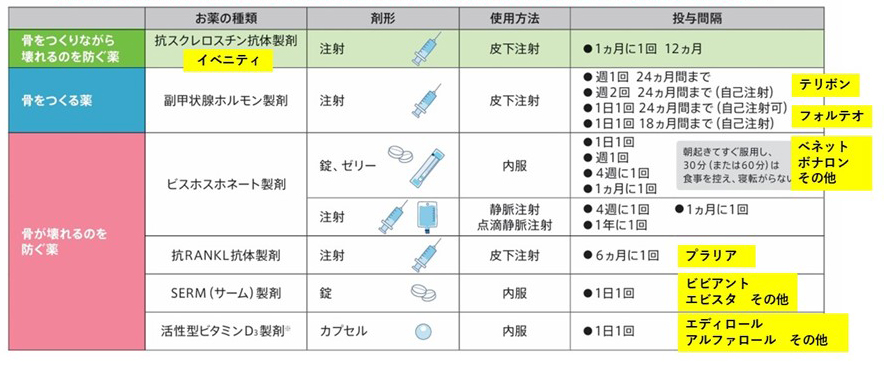
「骨粗しょう症」の治療薬は、その作用機序(お薬の効くしくみ)から考えると上の図のように分かれます。主に当院で処方しているお薬を中心に簡単に説明します。
ビスホスホネート
内服と注射のお薬があります。
内服薬は月1回のみ内服するものと、週1回内服するものがあります。いずれも朝起床後すぐに内服し、その後は30分ほど他のお薬や食事をとることはできません。(薬品名:ボノテオ、ベネット、アクトネルなど)
注射薬は月1回(薬品名:ボンビバ)、あるいは年1回(薬品名:リクラスト)静脈注射します。
SERM
女性の閉経後骨粗しょう症に的をしぼったお薬です。毎日内服します。(薬品名:ビビアント、エビスタなど)
活性型ビタミンD3
カルシウムの吸収を良くする、毎日内服するお薬です。(薬品名:エディロール、アルファロールなど)
副甲状腺ホルモン製剤(PTH製剤)
2種類ありますが、いずれも注射薬です。副甲状腺ホルモン(PTH)の作用を応用したお薬です。早期に骨密度を改善する必要のある、骨折の危険性が高い方に適応があります。
- 【薬品名:テリボン】
- 週2回(用量によって週1回)皮下注射します。2年間継続します。その後は他の治療薬に移行します。
- 【薬品名:フォルテオ】
- 1ヶ月分の注射薬が入ったペン型の自己注射器械を使い毎日2年間継続します。その後は他の治療薬に移行します。原則ご自宅で自己注射するお薬です。当院では始める前にマンツーマンで確認指導しています。途中で何か不明な点があれば再度来院いただいてアドバイスします。高齢の方でもご自宅での自己注射は十分可能です。
抗RANKL抗体製剤
骨吸収を抑える効果が高い注射薬です。破骨細胞の形成を制御する分子RANKLを標的とした生物学的製剤です。
- 【薬品名:プラリア】
- 来院いただいて6ヶ月に1回皮下注射します。関節リウマチの関節破壊も抑制する薬としても広く使用されています。
抗スクレロスチン抗体
骨形成を促進しながら骨吸収は抑制する、両側面から骨粗しょう症に効果があります。すでに脊椎の骨折がある患者さんや、骨密度が著しく低下している重度の骨粗しょう症の患者さんに使用する注射薬です。
- 【薬品名:イベニティ】
- 1ヶ月に1回の皮下注射で12ヶ月(1年間)継続し、その後は他の治療薬に移行します。
当院がめざす「骨粗しょう症」の治療
「骨粗しょう症」は早期診断と骨折の予防が重要です。私は病院での勤務医時代「骨粗しょう症」による骨折で入院になり、手術が必要になった多くの患者さんの治療を担当してきました。長期にわたる入院や手術におけるご本人やご家族の身体的、精神的、経済的負担は相当なものです。日常生活に不安のない今のうちに、将来のため、健康寿命を長く保つためにご自身が「骨粗しょう症」になっていないか確認してみましょう。
また「骨粗しょう症」を現在すでに治療中の方でも「骨粗しょう症」に対する最近の治療方法は日々進歩しています。1年以上同じ治療を続けながらも、その効果が明らかでない場合は何か他の選択肢があるかも知れません。どうぞお気軽に、院長である私にご相談ください。




