関節リウマチ
2012年7月にリウマチ専門クリニックとして診療を開始してから、13年が経ちました。開院当初、ホームページにて早期診断と早期治療開始により関節破壊は防げることを説明してきましたが、実際にこの13年間(2012年から2025年)で関節リウマチが発症し当院で早期診断できた患者様の中で人工関節手術が必要となった方はほとんどいません。
一方で関節リウマチは痛みや運動制限が無くなる寛解状態を維持するためには、薬による治療の継続が必要です。最近でもリウマチ治療薬の進歩は続いており、現時点(2025年4月)での治療薬についてまとめてみたいと思います。
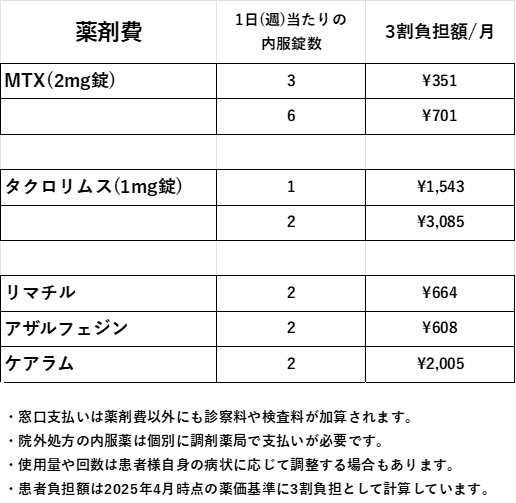
1.従来型抗リウマチ薬(略称csDMARDs)内服薬
メソトレキサート(MTX)は1999年に認可されてから今でもリウマチ治療の基本となる内服薬です。通常は第一選択薬となります。週に4mg(2錠)から8mg(4錠)で開始し、効果を確認しながら徐々に増量していきます。最大週16mg(8錠)まで増量し、MTXのみで寛解導入できる患者様も多くいます。女性の場合MTX内服中は妊娠を避けて頂く必要がありますので、MTX開始時には妊娠の希望について確認しています。MTX継続中に妊娠希望へ変更する場合には、MTXを中止して一度月経周期が過ぎた後に妊娠が可能となります。またMTXは腎機能が低下している高齢患者様には注意が必要で、途中から他の薬剤に変更したり、後述の生物学的製剤(バイオ製剤)に移行することもあります。
タクロリムスはリウマチ治療薬として認可される以前から、腎移植後の免疫抑制剤として使用されてきた長い歴史があります。女性が内服しながら妊娠しても安全と考えられている薬の一つです。
MTXやタクロリムスは免疫抑制剤ですが、ブシラミン(リマチル)、サラゾスルファピリジン(アザルフェジン)、イグラチモド(ケアラム)は免疫調整剤と言われています。関節炎や免疫異常が比較的軽いリウマチ患者様に使います。免疫調整剤で寛解導入される場合もありますが、原則3ヶ月以上効果の無い場合は免疫抑制剤に移行することが勧められます。
これらの低分子リウマチ薬はすべて内服後には肝臓で分解され腸と腎臓から排泄される薬です。肝臓病や腎臓病を合併している患者様は検査結果に注意しながら使用します。
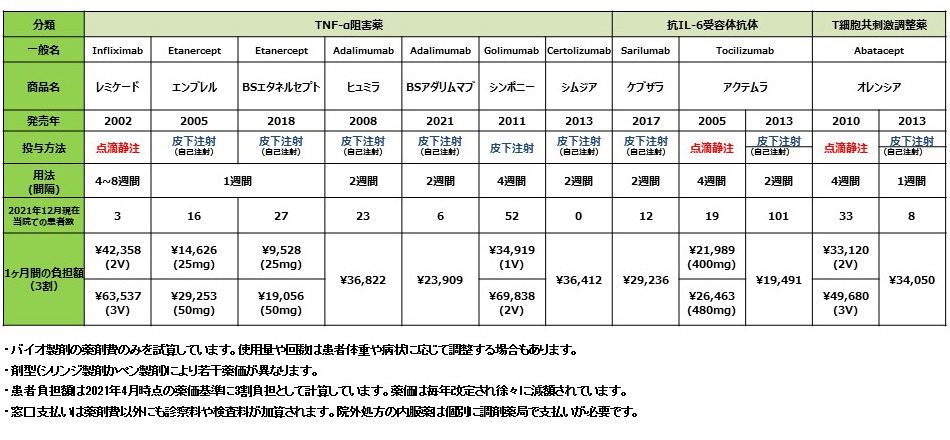
2.生物学的製剤(略称bDMARDs)皮下注射あるいは点滴
リウマチ治療における生物学的製剤(バイオ製剤)の歴史は2002年に始まりました。再度一覧表を下に提示しておきます。同一成分である後続品(バイオシミラー、BSエタネルセプトやBSアダリムマブ)は先発品の約60%の薬価ですので患者様の負担も一部で軽くなりましたが依然高価な薬剤であることに変わりありません。当初は副作用について心配する声もありましたが、既に発売後20年以上経過した薬剤もあり、特定の分子を抑制するピンポイント攻撃なのでその副作用の特徴や予防方法が明らかになり、より安全に使用できるようになりました。
バイオ製剤は分子量の大きなタンパク質なので経口摂取することはできません。静脈血管内に点滴か皮下組織に注射する必要があります。働きを終えたバイオ製剤は肝臓や腎臓などの特定の臓器に頼ることなく、全身に存在する免疫担当細胞(網内系)により異物として認識され自然に分解され消失します。腎臓の機能が弱い患者様でも比較的安全に使用できるので、内服薬は使わずにバイオ製剤の注射のみで寛解状態を維持している高齢のリウマチ患者さんも多くいらっしゃいます。また近い将来に妊娠を予定希望される女性の患者様には妊娠期間中にも使用できるバイオ製剤もあります。
3.標的型抗リウマチ薬(略称tsDMARDs)内服薬
バイオ製剤に匹敵する効果がある低分子リウマチ薬(経口剤)として2013年に認可されました。こちらも一覧表を下に提示します。バイオ製剤のような注射ではなく内服薬です。免疫細胞内にあるヤヌスキナーゼという複数の酵素(JAK1、JAK2、JAK3、TYK2)を抑制するためJAK阻害薬と言われています。バイオ製剤は免疫細胞が産生した特定のタンパク質(サイトカイン)を直接抑制するピンポイント攻撃であるのに対して、こちらのJAK阻害薬はタンパク質を産生する免疫細胞の機能自体を抑制します。最終的に肝臓で分解され腸から、あるいは腎臓から排泄されるため、腎排泄率が高い薬剤は腎臓に障害のある方には注意が必要です。
治療効果はバイオ製剤に遜色ないのですが、薬価が認可当初のバイオ製剤と同じ設定なので高価です。2021年9月に米国FDAから血栓症や心血管障害、悪性腫瘍など原因がはっきりしない副作用に関する警告があったため、当院ではバイオ製剤で寛解状態が達成できないリウマチ患者様に限定して使用しています。日本国内では承認から既に10年以上経過した薬剤もあり、市販後調査の結果から次第に安全性への信頼も拡大しJAK阻害剤を使用するリウマチ患者様が基幹病院を中心に増えています。また近い将来に妊娠を予定希望する女性患者様は、妊婦と胎児への安全性がまだ確立していないためJAK阻害剤を使うことができません。
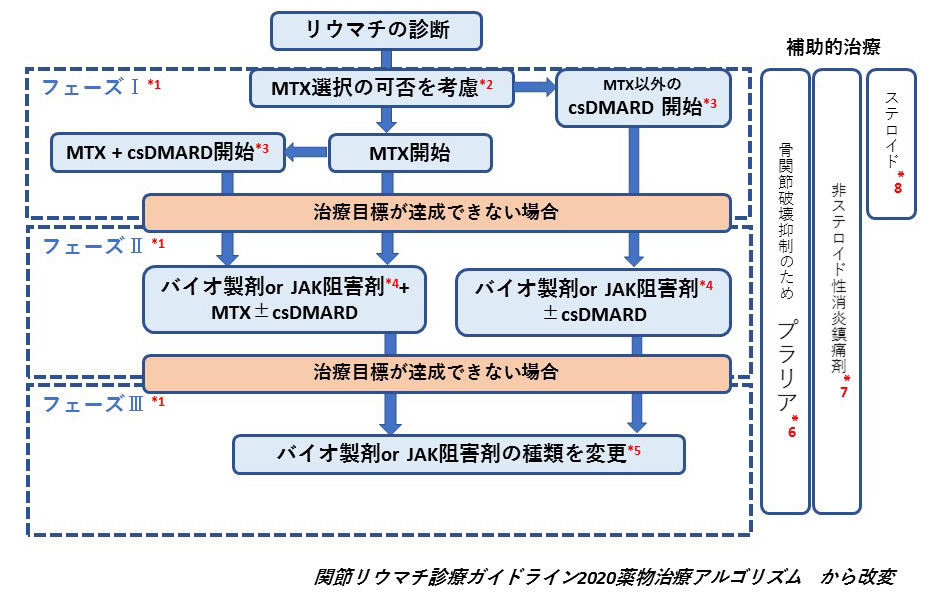
4.関節リウマチ診療の学会ガイドライン
日本リウマチ学会では関節リウマチの標準的な治療を示すガイドラインを提唱しています。米国や欧州リウマチ学会のガイドラインにほぼ準じた内容になっています。以下にフローチャートを提示します。
ガイドラインとはリウマチ患者様が標準的な治療を全国どこででも受けることができるように作成された道標のようなものです。しかし実際にはリウマチ以外の合併症などにより、ガイドライン通りの治療方針が適応できない場合もあります。また患者様それぞれの通院事情など社会的背景も治療方針の決定には重要な要素になります。
- *1 原則6ヶ月以内に治療目標(臨床的寛解or低疾患活動性)が達成できない場合には、次のフェーズに進む。治療開始後3ヶ月で改善がみられなければ治療を見直し、抗CCP抗体が高力価陽性や早期からの骨びらんを有する症例は関節破壊が進みやすいため、より積極的な治療を考慮する。
- *2 禁忌事項のほかに、年齢、腎機能、肺合併症を考慮して決定する。
- *3 MTX以外の抗リウマチ薬を指す。
- *4 長期安全性、医療経済の観点から生物学的製剤を優先する。
- *5 TNF阻害剤が効果不十分な場合は、非TNF阻害剤への切り替えを優先する。
- *6 疾患活動性が低下しても骨びらんの進行がある患者、特に抗CCP抗体陽性患者で使用を考慮する。
- *7 疼痛緩和目的に必要最小限で短期間が望ましい。
- *8 早期かつcsDMARD使用患者に必要最小限を投与し、可能な限り短期間(数ヶ月以内)で漸減中止する。再燃時等で使用する場合も同様である。
5.今後の新しいリウマチ治療について
当院では引き続き新規リウマチ治療薬の治験を継続しています。最近は既に認可され通常使用されている生物学的製剤のバイオシミラー(BSバイオ後続品)と言われる同一成分の新規薬も増えてきました。治験についてはホームページ上で詳細は語れませんので、関心のある方は来院受診時に質問してください。治験の参加には過去の治療歴など様々な条件や基準があり、当院で通院治療中のリウマチ患者さん以外は当院で治験に参加することはできませんのでご了承ください。